在宅医療のあるべき姿
在宅医療のあるべき姿
在宅医療のプロとして追及すべきこと
医学教育上は病院医療中心に学ぶので、在宅医療も施設中心にシステマチックに行ない、緊急時には病院に搬送すればいい、といったイメージを持っている医師が多いのが現実でしょう。
また、在宅でできる医療は所詮限られたものであり、最期の看取りだけ行なえばいいといった考え方で在宅医療を標榜している開業医も、少なくありません。
在宅医療にはこのような“入院治療の劣化版”といった誤解があるように思います。
しかし、当法人が地域で信頼されている理由は、こうしたやり方ではない部分です。
在宅医療のプロフェッショナルとして、私たちが追及すべきことは“在宅で長く過ごせる”ことをサポートし実現させることであり、そこに在宅医療の最大の目的があると考えています。
また、在宅でできる医療は所詮限られたものであり、最期の看取りだけ行なえばいいといった考え方で在宅医療を標榜している開業医も、少なくありません。
在宅医療にはこのような“入院治療の劣化版”といった誤解があるように思います。
しかし、当法人が地域で信頼されている理由は、こうしたやり方ではない部分です。
在宅医療のプロフェッショナルとして、私たちが追及すべきことは“在宅で長く過ごせる”ことをサポートし実現させることであり、そこに在宅医療の最大の目的があると考えています。
在宅医療はオーダーメイド医療である
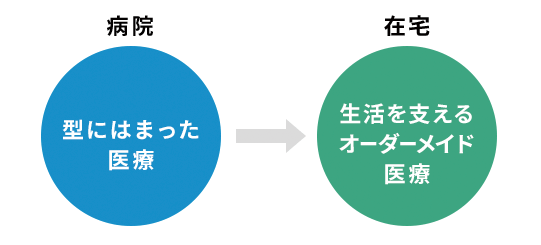
在宅医療は入院治療の劣化版などではなく、“オーダーメイド医療”であることをしっかりと認識してほしいと思います。
病院医療の最大の目的は病気を治療することで、そこには患者さんの生活は一切入り込まず、ある意味特殊な環境です。
しかし、患者さんそれぞれに地域での生活があり、ご家族の思いや信仰もあります。病院というアウェイではなく、家庭という患者さんのホームにおいて本人が安心して生活できるようにサポートすることが、在宅医療の最たる役割です。
それは医療行為に限らず、医療の知識を生かした患者さんの生活サポートだったり、患者さんやご家族に寄り添って悩みを聞いてあげたりすることを含めた行為全体に価値があると考えています。
それができなければ、入院治療の劣化版だというレッテルをはがすことはできないでしょう。
患者さん本人の希望を実現させるために医療と掛け合わせるという行為を、患者さんやご家族と一緒に積み重ねていく、カスタマイズしていくことが必要です。
病院医療の最大の目的は病気を治療することで、そこには患者さんの生活は一切入り込まず、ある意味特殊な環境です。
しかし、患者さんそれぞれに地域での生活があり、ご家族の思いや信仰もあります。病院というアウェイではなく、家庭という患者さんのホームにおいて本人が安心して生活できるようにサポートすることが、在宅医療の最たる役割です。
それは医療行為に限らず、医療の知識を生かした患者さんの生活サポートだったり、患者さんやご家族に寄り添って悩みを聞いてあげたりすることを含めた行為全体に価値があると考えています。
それができなければ、入院治療の劣化版だというレッテルをはがすことはできないでしょう。
患者さん本人の希望を実現させるために医療と掛け合わせるという行為を、患者さんやご家族と一緒に積み重ねていく、カスタマイズしていくことが必要です。
人生を支える医療人が集う場所に
医療では病気になれば入院と考えがちですが、患者さん本人が入院したくない、あるいは治療したくなければ在宅で、という発想もあって当たり前で、本人の選択を尊重し、その“人生に寄り添えるかどうか”が在宅医療の根本だと考えています。
こうした本人の希望に寄り添った医療が継続できると、結果的に無駄な入院が避けられた、あるいは入院したが短期で済んだ、そして最期は家でという本人の希望が叶えられることとなるでしょう。
患者さんやご家族と一緒にその人の人生を支える医療を行うことは、在宅医療でしか経験できない大きなやりがいとなるはずです。
このように、患者さんの生活を支える在宅医療をやりたいという医療者が集まる法人であるべきであり、そうありたいと願っています。
こうした本人の希望に寄り添った医療が継続できると、結果的に無駄な入院が避けられた、あるいは入院したが短期で済んだ、そして最期は家でという本人の希望が叶えられることとなるでしょう。
患者さんやご家族と一緒にその人の人生を支える医療を行うことは、在宅医療でしか経験できない大きなやりがいとなるはずです。
このように、患者さんの生活を支える在宅医療をやりたいという医療者が集まる法人であるべきであり、そうありたいと願っています。
“在宅入院”という独自の考え方
入院という正義がもたらす弊害
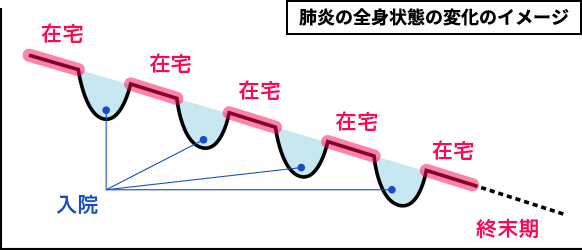
従来の在宅医療では、安静時だけ在宅で診て、何かあれば入院、を繰り返すのが一般的でしょう。
例えば、誤嚥性肺炎の場合、在宅で悪くなると病院に入院し、数値が改善すれば家に戻り再び在宅、ということが多くなります。これを2回、3回と繰り返しながら、次第に終末期へと向かって行くのです。
決められた数値になれば入院してもらって治療いう病院の対応は、間違っているわけではありません。
ただ、肺炎は一時的に治ったかもしれませんが、患者さん本人の意思が尊重されたかというと疑問が残ります。それは医療行為が最大の正義だという考え方がもたらす弊害だといえます。
例えば、誤嚥性肺炎の場合、在宅で悪くなると病院に入院し、数値が改善すれば家に戻り再び在宅、ということが多くなります。これを2回、3回と繰り返しながら、次第に終末期へと向かって行くのです。
決められた数値になれば入院してもらって治療いう病院の対応は、間違っているわけではありません。
ただ、肺炎は一時的に治ったかもしれませんが、患者さん本人の意思が尊重されたかというと疑問が残ります。それは医療行為が最大の正義だという考え方がもたらす弊害だといえます。
在宅医療の7割は生活をみること
私たちが考える在宅医療は、医療は3割、残りの7割は“生活をみる”ことに他なりません。
入院だと、その大切な7割がすっぽりと抜け落ちることとなります。医師によっては「在宅でもしものことがあればどうするのか」ということばかりを気にして入院を選択させることがあります。
ところが、肺炎が治ったとしても入院したことで認知症が進行したり、筋力が衰えるなどで、患者さん自身の生活は失われてしまったということにもなりかねません。さらに、二度と我が家へは戻って来られないことさえあるのです。
しかし、在宅医療が患者さんの生活を支えるオーダーメイド医療であることを理解していれば、“在宅で入院”という考え方は、決して不自然ではないはずです。
そうした理解の上で、在宅医療がどのようなものかをしっかりと患者さんやご家族に説明すれば、在宅医療を選択する人が多いのが実情です。
入院だと、その大切な7割がすっぽりと抜け落ちることとなります。医師によっては「在宅でもしものことがあればどうするのか」ということばかりを気にして入院を選択させることがあります。
ところが、肺炎が治ったとしても入院したことで認知症が進行したり、筋力が衰えるなどで、患者さん自身の生活は失われてしまったということにもなりかねません。さらに、二度と我が家へは戻って来られないことさえあるのです。
しかし、在宅医療が患者さんの生活を支えるオーダーメイド医療であることを理解していれば、“在宅で入院”という考え方は、決して不自然ではないはずです。
そうした理解の上で、在宅医療がどのようなものかをしっかりと患者さんやご家族に説明すれば、在宅医療を選択する人が多いのが実情です。
あえて在宅入院と表現する意味
病院では誤嚥性肺炎でCRPが0になれば基本的に退院となります。もちろん、在宅でも医療行為としてはほぼ同じような判断にはなりますが、元の状態になるまでに必ずタイムラグがあります。
若い人が風邪を引いても2~3日のタイムラグがあるのは当然で、まして高齢者の方においてはもっと時間を要するはずです。
炎症反応が0であっても、患者さんが送るべき普通の生活に戻すところまでを治療の一環と考え行動しないと、肺炎は治したが“生活を治した”ことにはならないのです。
病院で入院患者さんの様子を毎日確認しないことなどありえません。そうであるならば、在宅医療においても抗生物質を打ったから、
もう訪問しない、という判断にはならないはずです。
在宅であることは入院状態と同じであり、入院では欠如してしまう生活をみることを第一に考えれば、毎日様子を見にいくのが当然だと考えています。
生活までみるということはある意味、病院入院以上の医療であり、他の在宅クリニックでは対応できない患者さんを受け入れることも多いのです。
私たちが果たすべき役割という意味も込めて“在宅入院”という言葉をあえて使用している理由が、ここにあります。
若い人が風邪を引いても2~3日のタイムラグがあるのは当然で、まして高齢者の方においてはもっと時間を要するはずです。
炎症反応が0であっても、患者さんが送るべき普通の生活に戻すところまでを治療の一環と考え行動しないと、肺炎は治したが“生活を治した”ことにはならないのです。
病院で入院患者さんの様子を毎日確認しないことなどありえません。そうであるならば、在宅医療においても抗生物質を打ったから、
もう訪問しない、という判断にはならないはずです。
在宅であることは入院状態と同じであり、入院では欠如してしまう生活をみることを第一に考えれば、毎日様子を見にいくのが当然だと考えています。
生活までみるということはある意味、病院入院以上の医療であり、他の在宅クリニックでは対応できない患者さんを受け入れることも多いのです。
私たちが果たすべき役割という意味も込めて“在宅入院”という言葉をあえて使用している理由が、ここにあります。
終末期の考え方
当たり前を持ち込んではならない
病院では、終末期ともなると医師が毎日診ることは稀なことも多く、ご家族が希望しない限り担当医と話すという機会も少なくなります。
老人ホームなどでは、ご家族は半年に1回くらいしか訪問できず、半年前の元気な姿と目の前のやせ細った姿を重ねて、“こんなになるはずがない”と関係者に疑念を抱くこともあります。
在宅医療においても、経験がない、あるいは在宅医療の本質が理解できていないと、「麻薬が効いているので痛くないはずです」とか、「十分な量を出していますから、また来週に来ますね」といったように、つい機械的な対応や訪問になりがちです。
このような場面は珍しい光景ではなく、医学的にも間違った行為ではありません。
しかし、当法人が考える終末期医療においては、明らかに間違った行為と認識してほしいと考えています。
老人ホームなどでは、ご家族は半年に1回くらいしか訪問できず、半年前の元気な姿と目の前のやせ細った姿を重ねて、“こんなになるはずがない”と関係者に疑念を抱くこともあります。
在宅医療においても、経験がない、あるいは在宅医療の本質が理解できていないと、「麻薬が効いているので痛くないはずです」とか、「十分な量を出していますから、また来週に来ますね」といったように、つい機械的な対応や訪問になりがちです。
このような場面は珍しい光景ではなく、医学的にも間違った行為ではありません。
しかし、当法人が考える終末期医療においては、明らかに間違った行為と認識してほしいと考えています。
一貫した患者・家族に寄り添うということ
最近では、ご家族の死を経験する機会がほとんどありません。
特に自分の親の場合、誰でも冷静でいられないのは当然でしょう。
傍で見ているご家族にとっては、薬が効かなくなったときにどうすればいいのか、あるいはこの先どうなるのかが不安で、心配なあまり次の訪問を待てずに病院に連れて行くかもしれません。
ご家族に対してサポートすることも終末期の在り方と理解できていれば、定期訪問だけにはならないはずです。
特に自分の親の場合、誰でも冷静でいられないのは当然でしょう。
傍で見ているご家族にとっては、薬が効かなくなったときにどうすればいいのか、あるいはこの先どうなるのかが不安で、心配なあまり次の訪問を待てずに病院に連れて行くかもしれません。
ご家族に対してサポートすることも終末期の在り方と理解できていれば、定期訪問だけにはならないはずです。
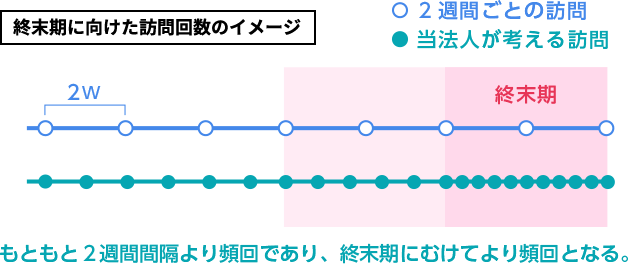
終末期の場合、患者さんは毎日話を聞いてもらったり、医師が傍にいるだけでも痛みが和らいだ気がするものです。
ご家族も、医療者と話せるだけで安心につながります。
終末期における日々の過程を共有することで、ご家族もやがて迎える最期を受け入れられるようになるのです。
医療行為の有無だけではなく、患者さんは何が不安でどうしたいのか、それをご家族にどう伝えているのかを現場で確認し、亡くなるまでを一緒にサポートしていくことこそが、当法人が考える終末期です。
在宅での終末期のいいところは、最期を迎えるまでの間にご家族を巻き込めるところにあり、在宅医療と終末期に一貫した基本的で大切な考え方です。
最後の1カ月ともなれば毎日訪問し、場合によっては1日2回、訪問が1カ月で40~50回となることもあります。
ご家族も、医療者と話せるだけで安心につながります。
終末期における日々の過程を共有することで、ご家族もやがて迎える最期を受け入れられるようになるのです。
医療行為の有無だけではなく、患者さんは何が不安でどうしたいのか、それをご家族にどう伝えているのかを現場で確認し、亡くなるまでを一緒にサポートしていくことこそが、当法人が考える終末期です。
在宅での終末期のいいところは、最期を迎えるまでの間にご家族を巻き込めるところにあり、在宅医療と終末期に一貫した基本的で大切な考え方です。
最後の1カ月ともなれば毎日訪問し、場合によっては1日2回、訪問が1カ月で40~50回となることもあります。
「患者さんの命を受け継ぐ」という役割
お亡くなりになる際にだけ訪問しても看取り件数1としてカウントはできますが、患者さんやご家族の安心につながる日々の行為は、数値となって表れるものではありません。
ガイドライン通りに肺炎なら抗生物質を出す、病院の外来で1週間分の薬を処方して終わる、それは決して間違った行為ではありませんが、終末期のサポートにおいては、あえて点滴にして訪問回数を増やす、薬が確実に服用されているかを自分の目で確かめるという判断が、当然の行為でなければならないと思います。
看取った患者さんのご家族の大半が、亡くなった後に当院まで挨拶に来てくれていることも信頼の証であり、私たちの大きなやりがいとなっています。
私たちの理念には「患者さんの命を受け継ぐ」というものがあります。単純に一つの死として捉えるのではなく、患者さんやご家族と一緒に最期を経験することで、例えば「お父さん、こんな人だったな」と家族のいい思い出となり、命がしっかりと受け継がれていくような終末期のサポートとなります。
患者さんが誇りと尊厳あふれる人生をまっとうし、ご家族がその命を受け継ぐ一助となれるように、その人の人生の最期まで責任を持って寄り添うことが在宅医療であり、これこそが私たちの目指す医療なのです。
ガイドライン通りに肺炎なら抗生物質を出す、病院の外来で1週間分の薬を処方して終わる、それは決して間違った行為ではありませんが、終末期のサポートにおいては、あえて点滴にして訪問回数を増やす、薬が確実に服用されているかを自分の目で確かめるという判断が、当然の行為でなければならないと思います。
看取った患者さんのご家族の大半が、亡くなった後に当院まで挨拶に来てくれていることも信頼の証であり、私たちの大きなやりがいとなっています。
私たちの理念には「患者さんの命を受け継ぐ」というものがあります。単純に一つの死として捉えるのではなく、患者さんやご家族と一緒に最期を経験することで、例えば「お父さん、こんな人だったな」と家族のいい思い出となり、命がしっかりと受け継がれていくような終末期のサポートとなります。
患者さんが誇りと尊厳あふれる人生をまっとうし、ご家族がその命を受け継ぐ一助となれるように、その人の人生の最期まで責任を持って寄り添うことが在宅医療であり、これこそが私たちの目指す医療なのです。

